クローン病とは
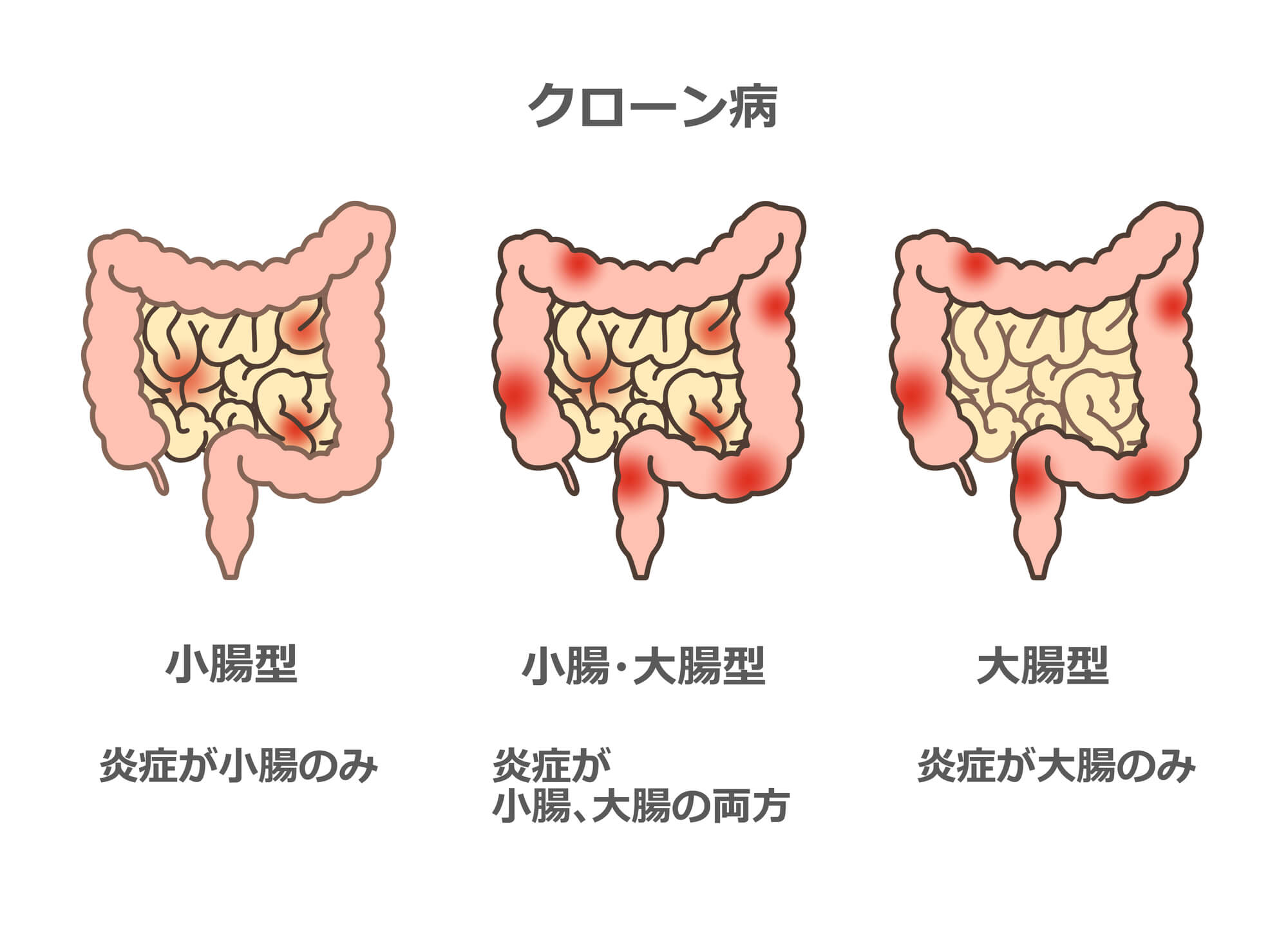 クローン病は、口腔から肛門まで、消化管のどの場所でも起こりうる慢性の炎症性疾患です。炎症は消化管内に連続せず、飛び飛びに発生するのが特徴で、粘膜の浅い層から消化管壁の深い層まで進行していきます。病変部と正常部が交互に存在し、炎症が腸壁の全層に及ぶため、狭窄や瘻孔(ろうこう)などの合併症を起こしやすいのも特徴です。
クローン病は、口腔から肛門まで、消化管のどの場所でも起こりうる慢性の炎症性疾患です。炎症は消化管内に連続せず、飛び飛びに発生するのが特徴で、粘膜の浅い層から消化管壁の深い層まで進行していきます。病変部と正常部が交互に存在し、炎症が腸壁の全層に及ぶため、狭窄や瘻孔(ろうこう)などの合併症を起こしやすいのも特徴です。
10〜20代の若年者に好発し、男女比は2:1で男性に多い傾向があります。日本での患者数は4万人を超え、年々増加傾向にあります。適切な治療により症状をコントロールすることで、多くの方が通常の社会生活を送られています。
クローン病の症状
クローン病の主な症状は以下の通りです。
- 腹痛(特に右下腹部痛)
- 慢性的な下痢
- 発熱(37〜38℃程度)
- 体重減少
- 全身倦怠感
その他の症状として、血便、貧血、腹部腫瘤、肛門病変、口内炎などがあります。症状は活動期(炎症が活発な時期)と寛解期(症状が落ち着いている時期)を繰り返すのが特徴です。
気を付けてほしい合併症
腸管狭窄
慢性的な炎症により腸管が狭くなる状態です。食後の腹痛、腹部膨満感、嘔気・嘔吐などの症状が現れます。重症化すると腸閉塞を起こすこともあり、内視鏡的拡張術や手術が必要になることがあります。
瘻孔(ろうこう)
腸管に深い潰瘍ができ、腸と腸、または腸と他の臓器(膀胱、皮膚など)がトンネル状につながってしまう状態です。腹痛、発熱、膿の排出などの症状が現れます。
膿瘍(のうよう)
腸管の炎症が進行し、腹腔内に膿がたまる状態です。発熱、腹痛、全身倦怠感などの症状が現れます。
クローン病になる原因
クローン病の明確な原因は現在も不明ですが、以下の要因が複雑に関与していると考えられています。
遺伝的要因
- 家族にクローン病の方がいると発症リスクが高まる
- 特定の遺伝子の関与が指摘されている
環境要因
- 食生活の欧米化
- 衛生環境の変化
- 喫煙
免疫異常
- 腸内細菌や食物に対して免疫システムが過剰に反応
- 炎症を引き起こす物質が過剰に産生される
- 腸内細菌叢のバランスの乱れ
クローン病の人が
食べてはいけないもの
クローン病では、食事が症状に大きく影響するため、病期に応じた食事管理が重要です。ただし、どの患者様にも共通する「絶対に食べてはいけない食品」はなく、個人差があることを理解しておくことが大切です。
活動期
- 推奨される食品:白米、うどん、食パン、豆腐、白身魚、鶏肉(皮なし)
- 制限が必要なもの:脂質は1日30g以下に制限
寛解期
- 低脂肪・低繊維質を基本としつつ、栄養バランスの良い食事
- 個人的に症状を悪化させる食品を避ける(食事日記をつけて把握)
- 暴飲暴食を避け、規則正しい食生活を心がける
避けた方が良いとされる食品
- 動物性脂肪:牛肉・豚肉の脂身、バター、ラード(下痢を誘発しやすい)
- 不溶性食物繊維:きのこ類、ごぼう、もやし、海藻類(腸管を刺激し、狭窄部に詰まりやすい)
- 種実類:ごま、ピーナッツ(脂質が多く、繊維が硬い)
- 刺激物:香辛料、カフェイン、炭酸飲料
- アルコール:腸管の炎症を悪化させる可能性
- 乳製品:乳糖不耐症の場合は特に注意
クローン病の検査
 クローン病は以下の検査を組み合わせることで、病変の部位、範囲、重症度を総合的に評価し、最適な治療方針を決定します。
クローン病は以下の検査を組み合わせることで、病変の部位、範囲、重症度を総合的に評価し、最適な治療方針を決定します。
- 血液検査:炎症反応、貧血の有無、栄養状態の確認
- 内視鏡検査:炎症、潰瘍、狭窄の評価、組織生検による病理診断
- CT・MRI検査:腸管壁の炎症、膿瘍、瘻孔などの合併症の評価
- 腹部エコー検査:非侵襲的な炎症評価
など
クローン病は完治する?
 残念ながら、現時点でクローン病を完治させる治療法は確立されていません。しかし、適切な治療により炎症をコントロールし、寛解期を長く維持することで、多くの方が健康な人とほぼ変わらない日常生活を送ることが可能です。
残念ながら、現時点でクローン病を完治させる治療法は確立されていません。しかし、適切な治療により炎症をコントロールし、寛解期を長く維持することで、多くの方が健康な人とほぼ変わらない日常生活を送ることが可能です。
クローン病の治療
 神戸三宮きのした内科 消化器内視鏡クリニックでは、患者様の病状に応じて、栄養療法、薬物療法、必要に応じて外科治療を組み合わせた包括的な治療を行います。長年付き合っていかなければならない病気ですので、当院では、患者様の病状とニーズに応じた最適な治療法を提案し、患者様と常に相談しながら治療を行うことを心がけております。また活動期かつ非常に病状が重篤な場合は、遅滞なく連携する総合病院へ紹介させて頂きます。
神戸三宮きのした内科 消化器内視鏡クリニックでは、患者様の病状に応じて、栄養療法、薬物療法、必要に応じて外科治療を組み合わせた包括的な治療を行います。長年付き合っていかなければならない病気ですので、当院では、患者様の病状とニーズに応じた最適な治療法を提案し、患者様と常に相談しながら治療を行うことを心がけております。また活動期かつ非常に病状が重篤な場合は、遅滞なく連携する総合病院へ紹介させて頂きます。
食事・栄養療法
経腸栄養療法
特別に調整された栄養剤を口から摂取するか、鼻から入れたチューブを通して腸に届けます。使われる栄養剤には、脂肪をほとんど含まずアミノ酸まで分解されている成分栄養剤と、少量の脂肪やタンパク質を含む消化態栄養剤があります。どちらも消化吸収がしやすく、腸への刺激を最小限にしながら必要な栄養を補うことができます。
完全静脈栄養法
さらに重症の場合や腸管に狭窄がある場合には、「完全静脈栄養法(IVH)」が行われます。これは点滴を通して高濃度の栄養を直接血管に投与する方法で、腸を完全に休ませながら体に必要な栄養を補給することが可能です。
薬物療法
5-ASA製剤
基本となるのが5-ASA製剤で、腸の炎症を抑え、寛解(症状が落ち着いた状態)の導入と維持の両方に用いられます。
ステロイド
炎症が強い場合にはステロイドを使い、強力な抗炎症作用によって症状を速やかに改善させます。ただし副作用のリスクがあるため、長期間の使用は避け、症状が落ち着けば減量・中止していきます。
免疫長節薬
免疫調節薬はステロイドがなかなかやめられない場合や、寛解を維持する目的で使われます。
生物学的製剤
生物学的製剤は中等症から重症、あるいは難治例に対して用いられる治療で、炎症を起こす物質を直接抑えることで高い効果を発揮します。寛解の導入と維持のいずれにも有効であり、近年広く使われています。
抗菌薬
抗菌薬は腸内の細菌バランスが乱れている場合や、肛門周囲の病変(膿瘍や瘻孔)がある場合に使用されることがあります。
外科的治療
内科的治療で改善しない場合や、腸管穿孔や大量出血などの重篤な合併症がある場合は手術を検討します。手術では可能な限り腸管を温存し、病変部の小範囲切除や狭窄形成術を行います。手術が必要な場合は、提携病院をご紹介いたします。







