大腸がんとは
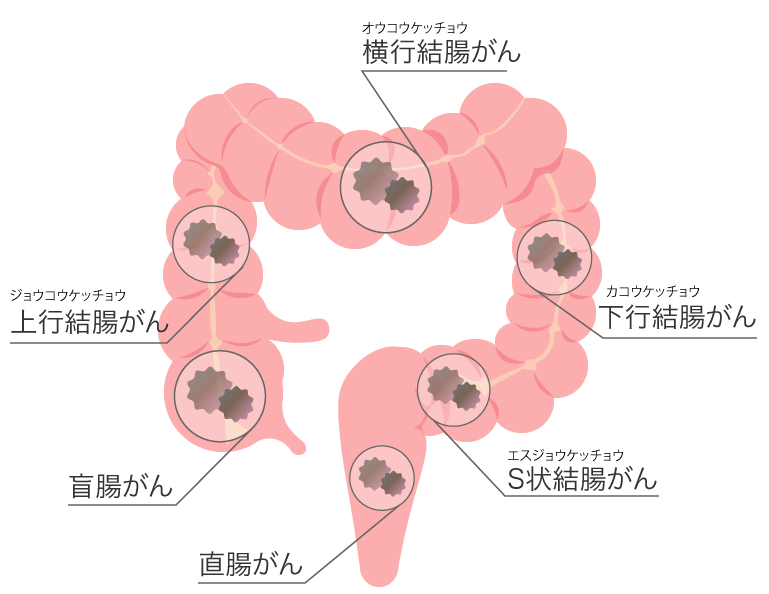 大腸がんは、大腸(結腸・直腸)の最も内側にある粘膜から発生する悪性腫瘍の総称です。大腸がんには、腺腫という良性大腸ポリープががん化して発生するケースと、正常な粘膜から直接発生するものがあります。日本人はS状結腸と直腸にがんができやすい傾向があり、増殖しながら大腸壁の奥に進み、進行すると腹膜播種や、リンパ節・血液を介して離れた臓器に転移を起こします。
大腸がんは、大腸(結腸・直腸)の最も内側にある粘膜から発生する悪性腫瘍の総称です。大腸がんには、腺腫という良性大腸ポリープががん化して発生するケースと、正常な粘膜から直接発生するものがあります。日本人はS状結腸と直腸にがんができやすい傾向があり、増殖しながら大腸壁の奥に進み、進行すると腹膜播種や、リンパ節・血液を介して離れた臓器に転移を起こします。
国内のがんの死亡数において大腸がんは女性で第1位、男性で第3位、罹患数は増加傾向にありますが、早期発見・早期治療により完治が期待できるがんですので、定期的な検査が重要です。
大腸がんの症状
大腸がんは早期には自覚症状に乏しく、進行すると様々な症状が現れます。ただし、進行しても症状がなかなか現れないこともあり、他の大腸疾患と共通する症状も多いため注意が必要です。

- 血便、下血
- 便秘と下痢を繰り返す(排便習慣の変化)
- 便が細くなる(便の狭小化)
- 残便感
- 腹部膨満感、腹部の張り
- 腹痛、嘔吐
- 貧血症状(めまい、頻脈、動悸)
- 体重減少
初期症状はおならがよく
出る?
「おならが頻繁に出るのは大腸がんの初期症状では?」と心配される方がいますが、おならと大腸がんの初期症状に直接的な関係はありません。大腸がんは初期段階ではほとんど自覚症状がなく、おならが頻繁に発生している場合は、食生活のバランスの崩れや過敏性腸症候群など別の病気の可能性があります。
大腸がんになる原因
遺伝的要因
- 大腸がんの家族歴(家族に大腸がんの既往がある)
- 家族性大腸腺腫症
- リンチ症候群(遺伝性非ポリポーシス大腸がん)
生活習慣的な要因
- 赤身の肉や加工肉の過剰摂取
- 高脂肪・低繊維食
- 飲酒・喫煙
- 肥満、運動不足
- 野菜や果物の摂取不足
大腸がんに気づくきっかけ
大腸がんに気づくきっかけとして最も多いのは、健康診断の「便潜血検査」で陽性判定を受けることです。その他、以下のような症状や検査結果がきっかけとなることがあります。
- 便潜血検査陽性:健診で最も多く発見されるきっかけ
- 血便:痔と間違えやすいため注意が必要
- 貧血:病変部からの慢性的な出血により、気づかないうちに貧血となる
- 腹痛:便の通過障害による間欠的な痛み
- 体重減少:1ヶ月で3~4kg程度の原因不明の体重減少
- 腸閉塞:腫瘍による腸管の詰まりで緊急手術が必要となることも
大腸がんの検査
便潜血検査
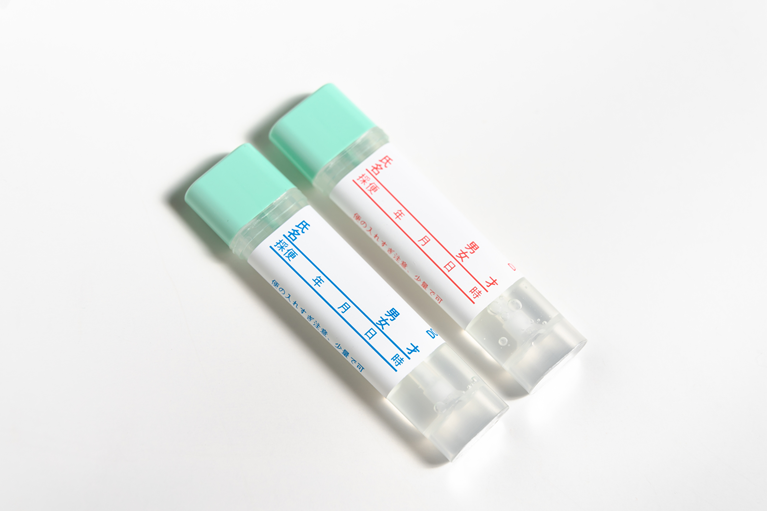 便を2日間採取し、便中の血液成分を検出する検査です。腫瘍からの微小な出血も検出できます。ただし、陽性=大腸がんではなく、陽性者の約3%が大腸がん、約30%がポリープ、その他は痔などが原因です。また、陰性でも大腸がんを完全には否定できません。
便を2日間採取し、便中の血液成分を検出する検査です。腫瘍からの微小な出血も検出できます。ただし、陽性=大腸がんではなく、陽性者の約3%が大腸がん、約30%がポリープ、その他は痔などが原因です。また、陰性でも大腸がんを完全には否定できません。
大腸カメラ検査
(内視鏡検査)
 内視鏡を肛門から挿入し、直腸から盲腸までの大腸全体を詳しく観察する検査です。病変があれば組織を採取して病理検査を行い、確定診断します。早期大腸がんや前がん病変のポリープは、検査中に発見した場合は、そのまま日帰り切除術をすることが可能です。神戸三宮きのした内科 消化器内視鏡クリニックでは、鎮静剤を使用し、苦痛の少ない検査を心がけています。
内視鏡を肛門から挿入し、直腸から盲腸までの大腸全体を詳しく観察する検査です。病変があれば組織を採取して病理検査を行い、確定診断します。早期大腸がんや前がん病変のポリープは、検査中に発見した場合は、そのまま日帰り切除術をすることが可能です。神戸三宮きのした内科 消化器内視鏡クリニックでは、鎮静剤を使用し、苦痛の少ない検査を心がけています。
その他の検査
 注腸造影検査:造影剤と空気を注入してX線撮影を行い、がんの位置や大きさを確認
注腸造影検査:造影剤と空気を注入してX線撮影を行い、がんの位置や大きさを確認- CT検査・MRI検査:周辺臓器への広がりや転移の有無を確認
- PET-CT検査:主に転移や再発の診断に使用
- 直腸診:直腸のしこりなどを触診で確認
- 血液検査:腫瘍マーカー(CEA、CA19-9)などを測定
大腸がんの治療
大腸がんの治療は、がんの進行度(ステージ)によって異なります。粘膜層は最も内側から粘膜、粘膜下層、固有筋層、漿膜下層、漿膜という層構造になっており、がんがどこまで広がったかで治療法が決まります。
早期の場合
内視鏡による切除で治療が可能であり、ほとんどの場合は完治が期待できます。ただし、以下の場合は追加の外科手術が必要となることがあります。
- 粘膜下層への浸潤が深い
- 広範囲に及んでいる
- 病理検査で固有筋層に近い部分まで浸潤している
- 悪性度の高い組織型のがん
- リンパ節転移の可能性がある
進行している場合
内視鏡による治療はできず、周囲のリンパ節も含めて取り除く外科手術が必要です。
- 手術+術後補助化学療法(リンパ節転移がある場合)
- 放射線治療の併用(直腸がんなど)
- 抗がん剤治療(転移がある場合や手術で取りきれない場合)







